В ідеальному варіанті лабораторне дослідження варто проводити до початку антибактеріальної терапії. Це дозволяє одразу з’ясувати, який саме збудник викликає інфекцію, і визначити його чутливість до антибіотиків. Такий підхід допомагає лікарю підібрати препарат, який має найбільші шанси бути ефективним із першої спроби, і зменшує ризик неефективного лікування.
У реальному житті антибіотик часто призначають одразу. Якщо на тлі лікування покращення не настає або симптоми повертаються, лабораторне дослідження є наступним правильним кроком – воно допомагає з’ясувати збудника інфекції та його чутливість до антибіотиків. Варто враховувати, що прийом антибіотиків може впливати на результати аналізів, тому вони потребують коректної оцінки лікарем.
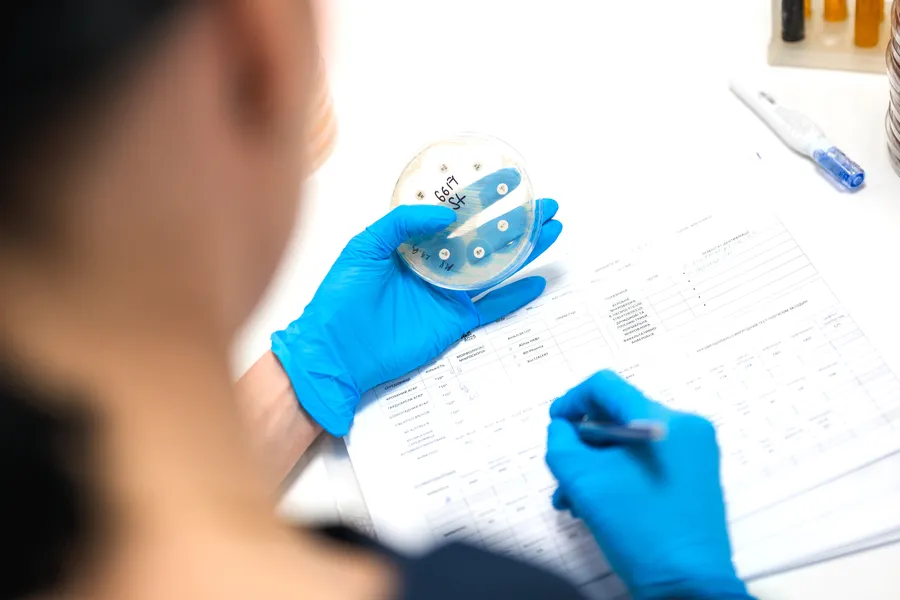
У CSD LAB виконуються мікробіологічні дослідження з визначенням чутливості до антибіотиків автоматизованим методом, а також з диско-дифузійним методом, що дозволяє уникнути подальшого лікування навмання.
Також, у разі виявлення мультирезистентних бактерій можливе дозамовлення синергідного тесту, який дозволяє оцінити ефект комбінованої антибіотикотерапії за принципом “1+1=3” – коли два препарати разом пригнічують ріст збудника значно ефективніше, ніж кожен із них окремо, і таким чином допомагають підібрати терапію з найбільшим потенціалом ефективності у складних клінічних випадках.
Ознайомитися з повним переліком мікробіологічних досліджень для ідентифікації бактеріальних збудників, визначення їхньої чутливості до антибіотиків, у тому числі з використанням автоматизованих методів та диско-дифузійного методу, можна тут: https://www.csdlab.ua/analyzes/mikrobiolohichni-doslidzhennya
#мікробіологія, #антибіотики, #антибіотикорезистентність, #бактерії, #мультирезистентність, #бакпосів, #антибіотикограма
Список джерел
- World Health Organization. Antimicrobial resistance.
- World Health Organization. Global action plan on antimicrobial resistance.
- Центр громадського здоров’я МОЗ України. Звіт посиленого епіднагляду за протимікробною резистентністю збудників гнійно-запальних інфекцій у поранених внаслідок бойових дій за 2023–2024 роки.
- Belay WY, Getachew M, Tegegne BA, Teffera ZH, Dagne A, Zeleke TK, Abebe RB, Gedif AA, Fenta A, Yirdaw G, Tilahun A, Aschale Y. Mechanism of antibacterial resistance, strategies and next-generation antimicrobials to contain antimicrobial resistance: a review. Front Pharmacol. 2024 Aug 16;15:1444781. doi: 10.3389/fphar.2024.1444781. PMID: 39221153; PMCID: PMC11362070.
- CDC. Antibiotic Use and Antimicrobial Resistance.
- І. А. Криворучко, Массімо Сартеллі Десять «золотих правил» оптимального використання антибіотиків у лікарнях: за матеріалами заяви–пропозиції Національної/Міжнародної мережевої групи з питань антимікробної резистентності у світі. Український журнал клінічної хірургії. 2023 Листопад/Грудень; 90(6):44-75 DOI: 10.26779/2786-832X.2023.6.44
- Hutchings MI, Truman AW, Wilkinson B. Antibiotics: past, present and future. Current Opinion in Microbiology, 2019.
- EUCAST. Disk diffusion method for antimicrobial susceptibility testing.